ΠΑΘΗΣΕΙΣ ΤΟΥ ΑΜΦΙΒΛΗΣΤΡΟΕΙΔΟΥΣ
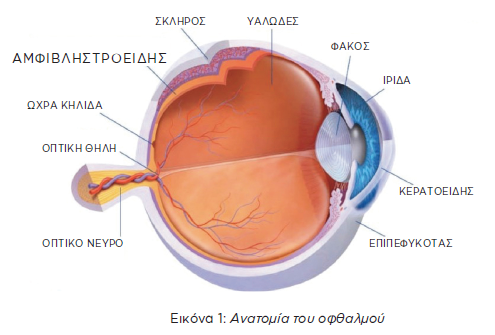 Ο οφθαλμός:
Ο οφθαλμός:
Θα μπορούσε να προσομοιάσει κανείς τον οφθαλμό με μία φωτογραφική μηχανή. Όταν κάποιος παίρνει μία φωτογραφία, ο φακός που βρίσκεται στο μπροστινό μέρος της κάμερας επιτρέπει στο φως να περάσει και να εστιάσει στο φιλμ που υπάρχει στο πίσω μέρος της κάμερας. Η προβολή του φωτός στο φιλμ παράγει τη φωτογραφία.
O οφθαλμός λειτουργεί με ανάλογο τρόπο. Το φινιστρίνι μέσω του οποίου διέρχεται αρχικά το φως στον οφθαλμό λέγεται κερατοειδής. Η ίριδα (το έγχρωμο κομμάτι του ματιού) είναι το διάφραγμα που ρυθμίζει την ποσότητα φωτός που μπαίνει στο μάτι μέσα από την κόρη. Ο φακός του οφθαλμού βρίσκεται ακριβώς πίσω από την ίριδα. Το φως που πηγάζει από τα αντικείμενα εστιάζεται από τον φακό στον αμφιβληστροειδή, όπου και προβάλλεται η εικόνα τους, μέσω του υαλώδους το οποίο γεμίζει το εσωτερικό του βολβού.
Ο αμφιβληστροειδής αποτελεί το πίσω εσωτερικό τοίχωμα του οφθαλμού. Όταν το φως φτάσει στον αμφιβληστροειδή μετατρέπεται σε ηλεκτρικό σήμα που αποστέλλεται στον εγκέφαλο μέσω του οπτικού νεύρου και εκεί γίνεται αντιληπτή η εικόνα που βλέπουμε.
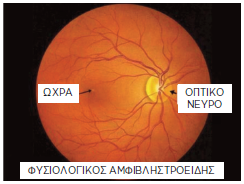 Ο αμφιβληστροειδής:
Ο αμφιβληστροειδής:
Ο αμφιβληστροειδής χωρίζεται γεωγραφικά στον περιφερικό αμφιβληστροειδή και την ωχρά κηλίδα. Η ωχρά είναι το κέντρο του αμφιβληστροειδούς και είναι το σημείο που παρέχει την κεντρική όραση, δηλαδή μας δίνει την εικόνα την οποία στοχεύουμε με τη ματιά μας (κείμενο στο διάβασμα, τηλεόραση, ο δρόμος μπροστά μας όταν οδηγούμε, το πρόσωπο και τα μάτια του συνομιλητή μας κλπ). Ο υπόλοιπος αμφιβληστροειδής καλύπτει την περιφερική όραση, δηλαδή δίνει την αίσθηση του χώρου (όρια του χώρου που κινούμαστε και των αντικειμένων που κοιτάμε, αντικείμενα που πλησιάζουν από τα πλάγια κλπ).
Βλάβη στην ωχρά επηρεάζει την κεντρική όραση (εικόνα 2)
Βλάβη στον περιφερικό αμφιβληστροειδή επηρεάζει την περιφερική όραση (εικόνα 3)

ΠΑΘΗΣΕΙΣ ΑΜΦΙΒΛΗΣΤΡΟΕΙΔΟΥΣ
- ΑΠΟΚΟΛΛΗΣΗ ΑΜΦΙΒΛΗΣΤΡΟΕΙΔΟΥΣ
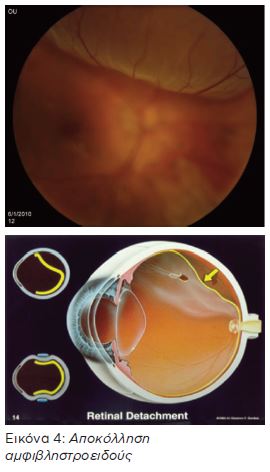 Αποκόλληση αμφιβληστροειδούς συμβαίνει όταν ο αμφιβληστροειδής αποχωρισθεί από το υποκείμενο στρώμα αιμοφόρων αγγείων (χοριοειδής χιτώνας) από το οποίο αντλεί θρεπτικά συστατικά και οξυγόνο. Η αποκόλληση προκαλεί απότομη πτώση της όρασης και εάν δεν αντιμετωπισθεί εγκαίρως οδηγεί σε μόνιμη απώλεια όρασης.
Αποκόλληση αμφιβληστροειδούς συμβαίνει όταν ο αμφιβληστροειδής αποχωρισθεί από το υποκείμενο στρώμα αιμοφόρων αγγείων (χοριοειδής χιτώνας) από το οποίο αντλεί θρεπτικά συστατικά και οξυγόνο. Η αποκόλληση προκαλεί απότομη πτώση της όρασης και εάν δεν αντιμετωπισθεί εγκαίρως οδηγεί σε μόνιμη απώλεια όρασης.
Η πιο συχνή αιτία μίας αποκόλλησης είναι οι ρωγμές η /και οπές στην περιφέρεια του αμφιβληστροειδούς όταν το υαλώδες αποχωρίζεται από αυτόν.
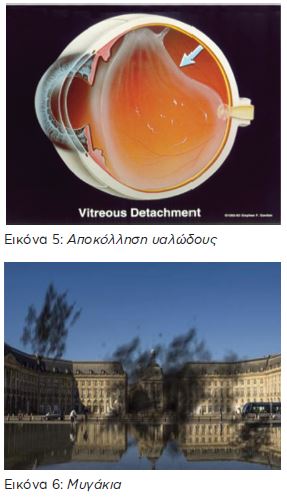 Αποκόλληση Υαλώδους
Αποκόλληση Υαλώδους
Το υαλώδες είναι ένα ιξώδες υγρό με υφή διαυγούς γέλης, που γεμίζει το οπίσθιο τμήμα του βολβού. Με την ηλικία χάνει την ομοιογένειά του, συρρικνώνεται και αναπτύσσει ρευστοποιήσεις και κροκυδώσεις (πυκνώματα), που γίνονται αντιληπτές σαν «μυγάκια» ή «κλωστές», (εικόνα 6) ή σαν μια «διάφανη κουρτίνα», που περιοδικά μειώνουν και ενοχλούν στην όραση. Αυτά τα συμπτώματα ονομάζονται «μυοψίες». Κάποια στιγμή η διαδικασία στην αλλαγή της υφής του υαλοειδούς υγρού, δηλαδή η ρευστοποίησή του, φτάνει στο σημείο να το αποκολλήσει μερικώς σε κάποια σημεία της περιοχής που έρχεται σε επαφή με τον αμφιβληστροειδή (εικόνα 5).
Αυτό ονομάζεται αποκόλληση υαλοειδούς και ξεκινά συνήθως με έντονες μυοψίες («μυγάκια») και φωτοψίες («λάμψεις»), που προέρχονται από μικροέλξεις του υαλοειδούς στον αμφιβληστροειδή.
Η διαδικασία αυτή στις περισσότερες περιπτώσεις ολοκληρώνεται χωρίς καμία συνέπεια για την όραση, πέρα από τις ενοχλητικές μυοψίες, που κάποτε όμως παρέρχονται.
Θεραπεία ρευστοποίησης και αποκόλλησης υαλώδους
Στην ενοχλητική αυτή κατάσταση, πλην εξαιρέσεων, δεν δίδεται καμία θεραπεία. Σε ειδικές καταστάσεις όπου επηρεάζεται η όραση λόγω ύπαρξης πυκνωμάτων του υαλώδους στον οπτικό άξονα ή έλξεων στην περιοχή της ωχράς, μπορεί να συστηθεί ενδοβόλβια ένεση ειδικών φαρμάκων ή χειρουργική επέμβαση (υαλοειδεκτομή).
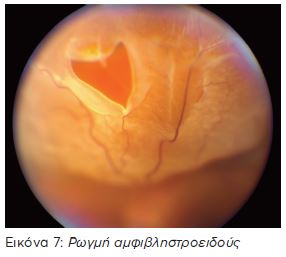 Ρωγμές αμφιβληστροειδούς
Ρωγμές αμφιβληστροειδούς
Ορισμένες περιοχές του υαλοειδούς είναι ισχυρά προσκολλημένες στον αμφιβληστροειδή. Η συρρίκνωση του υαλοειδούς, μπορεί να τραβήξει και να σκίσει τον αμφιβληστροειδή στις περιοχές αυτές, ιδίως σε οφθαλμούς με υψηλή μυωπία,(εικόνα 7). Ρωγμές εμφανίζονται επίσης μετά από τραυματισμούς του οφθαλμού. Πολλές φορές οι ρωγμές αυτές δημιουργούνται πάνω σε περιφερικές εκφυλίσεις (λεπτύνσεις) του αμφιβληστροειδούς, όπως η δικτυωτή εκφύλιση. Όταν η ρωγμή τέμνει κάποιο αγγείο, μπορεί να προκληθεί αιμορραγία μέσα στο υαλώδες, που βεβαίως μειώνει την όραση. Η αιμορραγία του υαλώδους απορροφάται συνήθως αυτόματα, αν όχι μπορεί να αφαιρεθεί χειρουργικά. Η ρωγμή πρέπει να θεραπεύεται με Laser ή με χειρουργική επέμβαση άμεσα.
Συμπτώματα ρωγμής αμφιβληστροειδούς:
«Μυγάκια» (μυοψίες): Προκαλούνται από λεπτές ίνες υαλοειδούς. Αν είναι πολύ έντονες μπορεί να αντιπροσωπεύουν και αιμορραγία στο υαλοειδές.
«Αστραπές» (φωτοψίες): Αντιπροσωπεύουν συνήθως έλξεις του υαλοειδούς στον αμφιβληστροειδή. Η έλξη ερεθίζει τον αμφιβληστροειδή και στέλνει νευρικά σήματα στον εγκέφαλο.
Θεραπεία ρωγμών
- Argon Laser φωτοπηξία: η πιο συχνή θεραπεία. Η θερμότητα του LASER προκαλεί μία σειρά μικρών θερμικών εγκαυμάτων, που εξελίσσονται σε ουλές, οι οποίες περιχαρακώνουν και σφραγίζουν την περιοχή γύρω από την ρωγμή. Μετά από λίγες ημέρες ελέγχουμε πάλι την περιοχή, για να δούμε αν ο οργανισμός αντέδρασε ικανοποιητικά και δημιουργήθηκε ουλή συγκόλλησης, αλλοιώς θα πρέπει να επαναλάβουμε τη διαδικασία με συμπληρωματικό Laser.
- Κρυοπηξία: ένας ειδικός παγωμένος στυλεός (κρυόδιο) εφαρμόζεται στο εξωτερικό μέρος του οφθαλμού, αντίστοιχα γύρω από το σημείο που βρίσκεται η ρωγμή. Η ψύξη από τον στυλεό προκαλεί ουλοποίηση των ιστών και κλείσιμο της ρωγμής.
- Συνδυασμός Laser και κρυοπηξίας
- Χειρουργική θεραπεία που είναι αναγκαία όταν η ρωγμή δεν είναι ορατή κατά την εξέταση συνήθως λόγω αιμορραγίας στο υαλώδες σώμα.
Η ρωγμή του αμφιβληστροειδούς μπορεί να επιτρέψει στο υγρό της υαλοειδικής κοιλότητας να περάσει κάτω από τον αμφιβληστροειδή, αποκολλώντας τον. Ο ασθενής μπορεί να παρατηρήσει στο οπτικό του πεδίο μία σκούρα σκιά ή πέπλο να εμφανίζεται από οποιαδήποτε πλευρά. Χωρίς θεραπεία, η αποκόλληση του αμφιβληστροειδούς θα επεκταθεί σταδιακά σε ολόκληρο τον αμφιβληστροειδή και θα χαθεί πλήρως η όραση, χωρίς δυνατότητα αποκατάστασης με οποιαδήποτε θεραπεία. Αιτία αποκόλλησης αμφιβληστροειδούς, εκτός από τις ρωγμές, είναι τραυματισμοί καθώς και οι φλεγμονώδεις και αγγειακές παθήσεις (π.χ σακχαρώδης διαβήτης). Πολλές από αυτές τις παθήσεις μπορεί να προκαλέσουν μη αναστρέψιμη απώλεια όρασης.
Θεραπεία αποκόλλησης αμφιβληστροειδούς
Η θεραπεία είναι χειρουργική, όπως:
- υαλοειδεκτομή (βιτρεκτομή) δηλαδή αφαίρεση του υαλοειδούς και ένθεση αερίου ή ελαίου σιλικόνης
- πνευματική αμφιβληστροειδοπηξία που είναι συνδυασμός κρυοθεραπείας με έγχυση αερίου στο μάτι
- τοποθέτηση εξωτερικού σκληρικού μοσχεύματος.
- ΗΛΙΚΙΑΚΗ ΕΚΦΥΛΙΣΗ ΤΗΣ ΩΧΡΑΣ ή ΗΕΩ
Η Ηλικιακή Εκφύλιση της Ωχράς είναι μία εκφυλιστική οφθαλμική νόσος και μία από τις κύριες αιτίες σοβαρής απώλειας της κεντρικής όρασης, σε ανθρώπους ηλικίας 60 ετών και άνω. Είναι μια πάθηση που μπορεί να επηρεάσει ή να καταστρέψει την πολύτιμη κεντρική όραση που απαιτείται για δραστηριότητες όπως η οδήγηση, το διάβασμα και η αναγνώριση προσώπων.
Με την κατάλληλη θεραπευτική αγωγή είναι δυνατόν να επιβραδυνθεί η εξέλιξή της και να διατηρηθεί λειτουργική η κεντρική όραση. Υπάρχουν δύο τύποι Ηλικιακής Εκφύλισης της Ωχράς: Η ξηρή μορφή και η υγρή μορφή.
Ξηρή Ηλικιακή Εκφύλιση της Ωχράς
Στην ξηρή Ηλικιακή Εκφύλιση της Ωχράς η οποία αφορά το μεγάλύτερο ποσοστό (85%) των ασθενών, καταστρέφεται σταδιακά ο κεντρικός αμφιβληστροειδής, επηρεάζοντας την κεντρική όραση. Το πιο συχνό σύμπτωμα της ξηρής Ηλικιακής Εκφύλισης της Ωχράς είναι θολή και παραμορφωμένη όραση. Η πάθηση εξελίσσεται σχετικά αργά, αλλά μπορεί να μεταλλαχθεί σε μια πιο σοβαρή μορφή, την καλούμενη υγρή Ηλικιακή Εκφύλιση της Ωχράς.
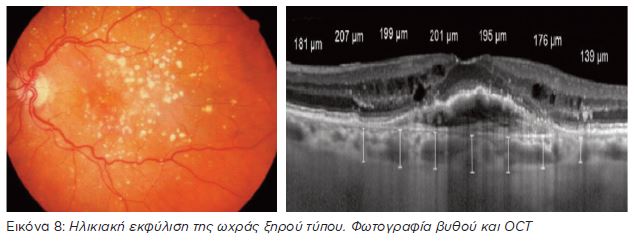
Υγρή Ηλικιακή Εκφύλιση της Ωχράς
Στην υγρή Ηλικιακή Εκφύλιση της Ωχράς, η οποία αφορά περίπου το 15% του συνόλου των περιστατικών, μη φυσιολογικά αγγεία αναπτύσσονται κάτω από ή μέσα στον αμφιβληστροειδή. Αυτό μπορεί να οδηγήσει σε οίδημα, αιμορραγία και τελικά σχηματισμό ουλής και μόνιμης βλάβης. Η νόσος εξελίσσεται ταχύτερα απ’ ό,τι στην ξηρά μορφή και τείνει να οδηγήσει σε πιο σοβαρή απώλεια κεντρικής όρασης. Αν εντοπιστεί και αντιμετωπισθεί εγκαίρως, η θεραπεία μπορεί να μειώσει ή να καθυστερήσει την απώλεια της κεντρικής όρασης, μετατρέποντάς την σε ξηρή μορφή.

Ποιος κινδυνεύει;
Οι παράγοντες κινδύνου για την ανάπτυξη Ηλικιακής Εκφύλισης της Ωχράς είναι:
- Μεγάλη ηλικία – Περίπου το 25% των ανθρώπων ηλικίας άνω των 65 ετών έχουν Ηλικιακή Εκφύλιση της Ωχράς σε διάφορα στάδια.
- Φυλή: Η λευκή φυλή (Ινδοευρωπαϊκή) έχει μεγαλύτερο κίνδυνο ανάπτυξης της νόσου
- Το κάπνισμα
- Δίαιτα: Η διατροφή που είναι πλούσια σε αντιοξειδωτικά καθυστερεί την εμφάνιση της νόσου (πχ. Μεσογειακή δίαιτα)
- Παχυσαρκία και μειωμένη κινητικότητα
- Καρδιοαγγειακά προβλήματα
- Διαβήτης, κ.α.
Ποια είναι τα συμπτώματα;
Tα συμπτώματα Ηλικιακής Εκφύλισης της Ωχράς περιλαμβάνουν:
- Μειωμένη, θολή κεντρική όραση ή προοδευτική μείωση της οπτικής οξύτητας
- Κενό ή τυφλό σημείο στην κεντρική όραση (Κεντρικό Σκότωμα)
- Παραμόρφωση των αντικειμένων με ευθείες που γίνονται κυματιστές,σπάνε ή αποκτούν καμπύλες
- Τα χρώματα φαίνονται ξεπλυμένα και θαμπά ( Απώλεια της αντίθεσης των χρωμάτων).
Εξετάσεις για διάγνωση της Ηλικιακής Εκφύλισης της Ωχράς
- ΟCT ωχράς:
Μας δείχνει τη διατομή της ωχράς με τις εκφυλίσεις και τυχόν παρουσία υγρού.
- OCT αγγειογραφία:
Μας δίνει την δυνατότητα να δούμε τα ανώμαλα αγγεία που αναπτύσσονται στη υγρά εκφύλιση της ωχράς και να προγραμματίσουμε την θεραπεία.
- Φλουοραγγειογραφία
Ειδική χρωστική χορηγείται ενδοφλεβίως και συγκεντρώνεται στα αγγεία του αμφιβληστροειδούς, απ’ όπου μία κάμερα λαμβάνει φωτογραφίες για εντοπισμό τυχόν αλλοιώσεων.
- Αγγειογραφία ινδοκυανίνης
Ειδική χρωστική χορηγείται ενδοφλεβίως και συγκεντρώνεται στις βαθύτερες στιβάδες του βυθού του ματιού, απ’ όπου λαμβάνονται σειρά φωτογραφιών της διασποράς της χρωστικής στον χοριοειδή.
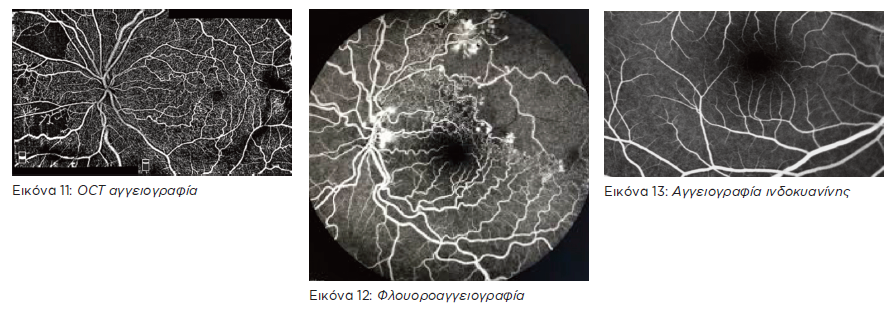
Η φλουοροαγγειογραφία και η αγγειογραφία ινδοκυανίνης χρησιμoποιούνται πιο σπάνια και σε ειδικές περιπτώσεις όπου η OCT δεν μας παρέχει ικανο ποι ητικές πληροφορίες ή χρειάζεται προγραμματισμός ειδικών θεραπειών (φωτοδυναμική).
Η συνήθης θεραπεία της Ηλικιακής Εκφύλισης της Ωχράς είναι:
Θεραπεία με επαναληπτικές ενδοφθάλμιες ενέσεις φαρμάκου με αναστολείς του νεοαγγειακού ενδοθηλιακού παράγοντα (VEGF). Η θεραπεία εφαρμόζεται μόνη της ή σε συνδυασμό με άλλη θεραπεία.
Άλλες Θεραπείες:
Η φωτοδυναμική θεραπεία της Ηλικιακής Εκφύλισης της Ωχράς Σε αυτή τη διαδικασία, το φωτοενεργοποιούμενο φάρμακο εγχύεται ενδοφλεβίως στα μη φυσιολογικά αγγεία του οφθαλμού. Στη συνέχεια ενεργοποιείται από ένα μη θερμικό λέιζερ, που υποβοηθά στη θεραπεία της Ηλικιακής Εκφύλισης της Ωχράς και στην μείωση του κινδύνου για περαιτέρω απώλεια της όρασης. Χρησιμοποιείται σε επιλεγμένες περιπτώσεις.
Χειρουργική θεραπεία:
Υαλειδεκτομή προκειμένου να αφαιρεθούν αιμορραγίες κάτω από την ωχρά
Άλλες θεραπευτικές δυνατότητες περιλαμβάνουν:
- Αντιοξειδωτικά – Ο οφθαλμίατρός σας μπορεί να σας προτείνει να πάρετε πολυβιταμινούχα σκευάσματα σε καθημερινή βάση, ή σε κάποιες περιπτώσεις ειδικό πολυβιταμινούχο για την υγεία του οφθαλμού γενικότερα
- Αγγειοβελτιωτικά της μικροκυκλοφορίας
- Προσπάθεια χειρουργικής αποκατάστασης της ωχράς με ένθεση microchips
- Βλαστοκύτταρα: Μια ελπιδοφόρος θεραπεία υπό κλινική έρευνα
- Γονιδιακή θεραπεία για ανάπλαση ωχράς
ΣΥΝΗΘΕΙΣ ΕΡΩΤΗΣΕΙΣ
 Μπορώ να ελέγξω την όρασή μου;
Μπορώ να ελέγξω την όρασή μου;
Δεν υπάρχει υποκατάστατο για μια τακτική οφθαλμολογική επίσκεψη στον οφθαλμίατρό σας, αλλά υπάρχει τρόπος να ελέγχετε για οπτικά συμπτώματα στο σπίτι. Για να ελέγξετε την όρασή σας για Ηλικιακή Εκφύλιση της Ωχράς, χρησιμοποιήστε μία καρτέ λα με τετραγωνάκια, γνωστή ως πλέγμα Amsler. Ζητείστε από τον οφθαλμίατρό σας ένα πλέγ μα Amsler για να ελέγχετε την όραση τακτικά μόνος σας. Εάν παρατηρήσετε αλλαγές, προγραμματίστε μια οφθαλμολογική εξέταση άμεσα.
Γιατί πρέπει να επισκεφτώ έναν οφθαλμίατρο;
Η συνεργασία σας με τον οφθαλμίατρο μπορεί να σας προστατεύσει από την απώλεια όρασης. Κάποιοι ασθενείς αγνοούν τα συμπτώματα γιατί τα θεωρούν φυσιολογικό μέρος της διαδικασίας της γήρανσης. Η συνήθης εξέταση μπορεί να εντοπίσει τα πρώτα σημάδια της Ηλικιακής Εκφύλισης της Ωχράς. Ένας οφθαλμίατρος μπορεί να καθορίσει τον κίνδυνο για ανάπτυξη της νόσου, να σας ενημερώσει αν έχετε ωχροπάθεια και να σας βοηθήσει με θεραπευτικές επιλογές. Έγκαιρη διάγνωση και θεραπεία μπορεί να βοηθήσει να διατηρήσετε την όραση που έχετε.
Θυμηθείτε:
- Η έγκαιρη διάγνωση και θεραπεία της Ηλικιακής Εκφύλισης της Ωχράς είναι ιδιαίτερα σημαντική.
- Η θεραπεία δεν μπορεί να επαναφέρει πάντα την όραση που έχει ήδη χαθεί, αλλά όσο συντομότερα και τακτικότερα θα κάνετε θεραπεία τόσο καλύτερα αποτελέσματα θα έχετε.
- Ο οφθαλμίατρός σας μπορεί να βοηθήσει.
Μπορώ να προλάβω την Ηλικιακή Εκφύλιση της Ωχράς;
Καθώς δεν υπάρχει πλήρης θεραπεία για την Ηλικιακή Εκφύλιση της Ωχράς, τα στοιχεία υποδεικνύουν ότι είναι πιθανόν να μειώσετε τον κίνδυνο ανάπτυξής της παίρνοντας απλά μέτρα προστασίας της υγείας σας.
- Προσέξτε γενικότερα την υγεία σας (υπέρταση-διαβήτης-υπερβολικό βάρος)
- Κάντε τακτικές οφθαλμολογικές εξετάσεις. Έγκαιρη διάγνωση και θεραπεία της Ηλικιακής Εκφύλισης της Ωχράς μπορεί να μειώσει ή να καθυστερήσει την απώλεια κεντρικής όρασης.
- Μην καπνίζετε.
- Να έχετε ισορροπημένη διατροφή, που περιλαμβάνει φρούτα και λαχανικά που είναι πλούσια σε αντιοξειδωτικά (π.χ. Βιταμίνη Α, C και Ε).
- Χρησιμοποιήστε γυαλιά ηλίου για να προστατεύσετε τα μάτια σας από την υπεριώδη ακτινοβολία
- Συζητήστε για πολυβιταμινούχα σκευάσματα με τον οφθαλμίατρό σας.
- Γυμνάζεστε τακτικά.
- Όταν κοιμάστε το βράδι να έχετε κλειστά τα φώτα και την τηλεόραση.
Τακτικές οφθαλμολογικές εξετάσεις μπορούν να διαγνώσουν την Ηλικιακή Εκφύλιση της Ωχράς έγκαιρα, έτσι ώστε να γίνουν θεραπευτικά βήματα για την διατήρηση της όρασης και την καθυστέρηση της εξέλιξής της.
Μπορεί να θεραπευτεί η Ηλικιακή Εκφύλιση της Ωχράς;
Η Ηλικιακή Εκφύλιση της Ωχράς προκαλεί σταδιακά μόνιμη απώλεια της κεντρικής όρασης. Οι υπάρχουσες θεραπείες δεν μπορούν πάντα να επαναφέρουν πλήρως την κεντρική όραση που έχει ήδη χαθεί, όμως μπορούν να την σταθεροποιήσουν, να επαναφέρουν μέρος της όρασης, αλλά και να καθυστερήσουν την απώλεια της κεντρικής όρασης, φθάνει να εφαρμόζονται σε τακτά χρονικά διαστήματα.
Υπάρχουν τρόποι να βοηθηθούν ασθενείς σε τελικό στάδιο με απώλεια κεντρικής όρασης;
Βοηθήματα χαμηλής όρασης:
Υπάρχει ποικιλία βοηθημάτων χαμηλής όρασης, όπως ειδικά γυαλιά με τηλεσκοπικό σύστημα, μεγεθυντικοί φακοί, οθόνες υπολογιστών με ειδικά προγράμματα μεγέθυνσης κ.α.
Ενδοφακοί που χρησιμοποιούνται σε επεμβάσεις καταρράκτη:
α) απλοί ενδοφακοί που στόχο έχουν να κάνουν το μάτι μυωπικό και με τον τρόπο αυτό να προκαλέσουν μία μορφή μεγέθυνσης στα κοντινά αντικείμενα, στους ασθενείς με απώλεια κεντρικής όρασης
 β) τηλεσκοπικοί ενδοφακοί
β) τηλεσκοπικοί ενδοφακοί
γ) επιπρόσθετοι ενδοφακοί σε ασθενή που έχει ήδη χειρουργηθεί για καταρράκτη με ένθεση κοινού ενδοφακού
Σύνθετες καταστάσεις π.χ. Καταρράκτης-ωχρά, γλαύκωμα-ωχρά, χρειάζονται συνδυασμένες παρεμβάσεις. Τελικά φαίνεται ότι θα βρεθεί λύση ακόμα και στις προχωρημένες περιπτώσεις, με την τοποθέτηση ειδικών εμφυτευμάτων ωχράς (microchips), με την γονιδιακή θεραπεία και τη θεραπεία με βλαστοκύτταρα. Το βιονικό μάτι δεν θα αργήσει να γίνει πραγματικότητα.
Τι περιμένουμε για ασθενείς με Ηλικιακή Εκφύλιση της Ωχράς στο μέλλον;
Αν μείνει αδιάγνωστη και χωρίς θεραπεία, η Ηλικιακή Εκφύλιση της Ωχράς μπορεί να συνεχίσει να βλάπτει την όραση, οδηγώντας σε ακόμη μεγαλύτερη απώλεια κεντρικής όρασης. Η απώλεια κεντρικής όρασης μπορεί να γίνει σημαντική και τελικά να οδηγήσει στην νομικά οριζόμενη κεντρική τύφλωση.
Αν έχετε διαγνωστεί με Ηλικιακή Εκφύλιση της Ωχράς, μπορείτε ενδεχομένως να σταθεροποιήσετε και να διατηρήσετε την όρασή σας. Τα βοηθήματα χαμηλής όρασης, αλλά και η προσπάθεια για την προσαρμογή σας στην ελάττωση της κεντρικής όρασης, όσο και η εξάσκηση στην χρήση της περιφερικής όρασης για την εξυπηρέτησή σας, μπορεί να σας βοηθήσουν να διατηρήσετε ενεργό και ανεξάρτητο τρόπο ζωής, παρά τη δεδομένη αναπηρία.
Σήμερα όλοι οι επιστήμονες μπορούν να διαβεβαιώσουν ότι πλήρης τύφλωση δεν υπάρχει μετά από Ηλικιακή Εκφύλιση της Ωχράς αφού η περιφερική όραση, η όραση με την οποία βλέπουμε τον χώρο γύρω μας, παραμένει χρήσιμη και αξιοποιήσιμη για την εξυπηρέτησή μας εφ’ όρου ζωής.
- ΔΙΑΒΗΤΙΚΗ ΑΜΦΙΒΛΗΣΤΡΟΕΙΔΟΠΑΘΕΙΑ
Η διαβητική αμφιβληστροειδοπάθεια είναι μία οφθαλμική πάθηση η οποία προκαλείται από τον σακχαρώδη διαβήτη και είναι η πιό συχνή αιτία τύφλωσης στις ανεπτυγμένες χώρες.
Στον σακχαρώδη διαβήτη ο οργανισμός δεν μπορεί να απορροφήσει και να αποθηκεύσει γλυκόζη (σάκχαρα) με τον κατάλληλο τρόπο, με αποτέλεσμα αυτή να συσσωρεύεται στο αίμα και να προκαλεί βλάβες στα αιμοφόρα αγγεία του αμφιβληστροειδούς τα οποία τον τροφοδοτούν με θρεπτικά συστατικά, όπως και στα αγγεία ολοκλήρου του σώματος. Οι βλάβες αυτές έχουν σαν αποτέλεσμα αιμορραγίες, νέκρωση του ιστού, δημιουργία παθολογικών νεοαγγείων και οίδημα της ωχράς κηλίδας.
Υπολογίζεται ότι μόνο στην Ευρώπη 1 στα 13 άτομα πάσχουν από διαβήτη εκ των οποίων το 33% δεν έχει διαγνωσθεί και ότι η νόσος μόνο το 2015 προκάλεσε 5 εκατ. θανάτους παγκοσμίως ενώ το AIDS 1,5 εκατ.
Συμπτώματα:
Η διαβητική αμφιβληστροειδοπάθεια δεν εμφανίζει συμπτώματα έως ότου είναι σε αρκετά προχωρημένο στάδιο και για αυτό το λόγο οι διαβητικοί πρέπει να ελέγχουν συστηματικά το ζάχαρό τους και να κάνουν οφθαλμολογικό έλεγχο τουλάχιστον 1 φορά το χρόνο. Όλα τα άτομα με διαβήτη έχουν πιθανότητες να αποκτήσουν διαβητική αμφιβληστροειδοπάθεια.
Τα συμπτώματα ποικίλλουν ανάλογα με το στάδιο της ασθένειας αλλά υπάρχουν και μπορεί να είναι:
- Διακύμανσεις της όρασης και θάμβος
- Σκοτεινές περιοχές στο οπτικό πεδίο
- Διπλωπία
- Δυσκολία στην όραση τη νύχτα
- Φωταψίες, μυωψίες
- Ξεθωριασμένα χρώματα
 Στάδια
Στάδια
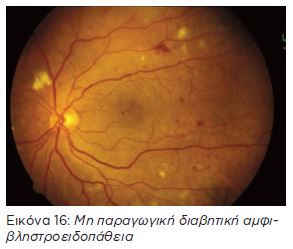
Μη παραγωγική Αμφιβληστροειδοπάθεια (υποστρώματος).
Αποτελεί το πρώιμο στάδιο της πάθησης και μπορεί να υποστρέψει με καλή ρύθμιση του σακχάρου του αίματος και της αρτηριακής πίεσης. Στο στάδιο αυτό η εικόνα του βυθού παρουσιάζει μικροανευρύσματα, αιμορραγίες, εξιδρώματα και οίδημα στον αμφιβληστροειδή. Όταν η διαρροή συστατικών από το αίμα προς τους ιστούς γίνεται στο πιο κεντρικό σημείο, στην ωχρά κηλίδα, τότε έχουμε οίδημα ωχράς. Τα παραπάνω είναι αποτέλεσμα της βλάβης του διαβήτη στα μικρά αγγεία του, (τριχοειδή). Θεωρείται προειδοποιητικό στάδιο αφού σε αυτό η όραση συνήθως δεν επηρεάζεται σημαντικά.
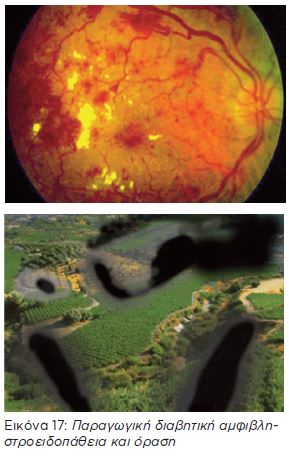 Παραγωγική Αμφιβληστροειδοπάθεια (υπερπλαστική)
Παραγωγική Αμφιβληστροειδοπάθεια (υπερπλαστική)
Εξαιτίας της κακής κυκλοφορίας του αίματος στον αμφιβληστροειδή, δημιουργούνται νέα μη φυσιολογικά αγγεία (νεοαγγεία) τα οποία έχουν πιο αδύναμα τοιχώματα και είναι δυνατόν να σπάσουν και να αιμορραγήσουν. Το τελικό στάδιο της παραγωγικής αμφιβληστροειδοπάθειας περιλαμβάνει αιμορραγίες στο υαλώδες, ουλοποίηση, αποκόλληση αμφιβληστρο ειδούς,νεοαγγειακό γλαύκωμα και απώλεια της όρασης.
Ποιός κινδυνεύει;
Όσοι πάσχουν από διαβήτη τύπου 1 (νεανικός διαβήτης) ή τύπου 2 (διαβήτης των ενηλίκων) βρίσκονται σε κίνδυνο να αναπτύξουν διαβητική αμφιβληστροειδοπάθεια. Υπολογίζεται ότι μετά από περίπου 20 χρόνια από την εμφάνιση της ασθένειας το 100% των ατόμων με διαβήτη τύπου 1 και το 60% με τύπου 2 θα έχουν διαβητική αμφιβληστροειδοπάθεια. Για να μειωθεί η πιθανότητα εμφάνισής της, είναι σημαντική η ρύθμιση του σακχάρου σε χαμηλά επίπεδα. Άλλοι παράγοντες επικινδυνότητας είναι η υψηλή αρτηριακή πίεση και η χοληστερίνη. Επίσης η εγκυμοσύνη στις γυναίκες με διαβήτη μπορεί να θεωρηθεί ως παράγοντας κινδύνου για την εμφάνιση ή την επιδείνωση της αμφιβληστροειδοπάθειας.
Αντιμετώπιση
Ανάλογα με το στάδιο και την έκταση της βλάβης η θεραπευτική αντιμετώπιση μπορεί να είναι:
Αντιαγγειογενετικοί παράγοντες (Αντι-VEGF)
Η διαρροή υγρού από τα εύθραυστα αγγεία προκαλεί οίδημα του αμφιβληστροειδούς και της ωχράς κηλίδας. Εκτός από την μείωση της όρασης η πίεση που ασκείται στα ήδη αλλοιωμένα αγγεία δυσχεραίνει την μεταφορά αίματος στους ιστούς. Ο οργανισμός στην προσπάθειά του να αντικαταστήσει τα αγγεία αυτά εκκρίνει την πρωτείνη VEGF και έτσι δημιουργούνται νεοαγγεία τα οποία όμως είναι εύθραυστα και αιμορραγούν. Οι αντιοαγγειογενετικοί παράγοντες (Αντι-VEGF) είναι φάρμακα τα οποία δεσμεύουν την πρωτείνη, εμποδίζουν την δημιουργία νεοαγγείων και συμβάλλουν καθοριστικά στην μείωση του οιδήματος. Χορηγούνται με ενδοβολβικές ενέσεις, σε χειρουργικό περιβάλλον με κανόνες αντισηψίας. Είναι μια διαδικασία απλή και ανώδυνη που διαρκεί μερικά δευτερόλεπτα.
Ενέσεις τριαμσινολόνης
Είναι ενδοβολβικές ενέσεις κορτιζόνης οι οποίες εφαρμόζονται τα τελευταία χρόνια με σχετικά καλά αποτελέσματα σε περιπτώσεις που υπάρχει οίδημα της ωχράς.
Φωτοπηξία με laser
Είναι μία μη επεμβατική μέθοδος κατά την οποία με την βοήθεια φωτεινής ακτίνας laser καυτηριάζονται τα αμφιβληστροειδικά αγγεία που αιμορραγούν. Εμποδίζει την μη φυσιολογική ανάπτυξη αγγείων και στόχος είναι η σταθεροποίηση της όρασης.
Υαλοειδεκτομή (βιτρεκτομή)
Σε προχωρημένα στάδια υπερπλαστικής (παραγωγικής) διαβητικής αμφιβληστροειδοπάθειας όπου υπάρχουν αιμορραγίες στο υαλώδες, διενεργείται μια μικροχειρουργική επέμβαση με σκοπό την απομάκρυνση του αιμοβριθούς υαλοειδούς υγρού και την αντικατάσταση του με ένα καθαρό διάλυμα. Επίσης καυτηριάζονται τα παθολογικά νεοαγγεία. Ανεξάρτητα με τις ανωτέρω θεραπείες και την αποτελεσματικότητά τους το πιο σημαντικό παραμένει η ρύθμιση του σακχάρου στο αίμα, η τήρηση της φαρμακευτικής αγωγής που έχει χορηγηθεί όπως και οι τακτικοί έλεγχοι στον οφθαλμίατρο.
-
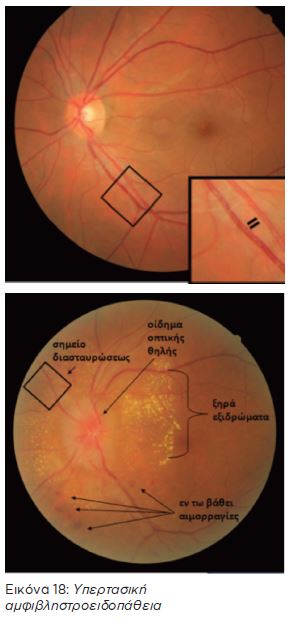 ΥΠΕΡΤΑΣΙΚΗ
ΥΠΕΡΤΑΣΙΚΗ
ΑΜΦΙΒΛΗΣΤΡΟΕΙΔΟΠΑΘΕΙΑ
Η υψηλή αρτηριακή πίεση προκαλεί βλάβες στα αγγεία του αμφιβληστροειδούς και του υποκείμενου χοριοειδούς χιτώνα.Δημιουργείται στένωση ή και απόφραξη των αγγείων με αποτέλεσμα την μη σωστή αιμάτωση του αμφιβληστροειδούς και τελικά την ισχαιμία και την καταστροφή των κυττάρων. Στον βυθό του οφθαλμού εμφανίζονται αιμορραγίες, σκληρά εξιδρώματα (λιπίδια που συσσωρεύονται μέσα στον αμφιβληστροειδή και ιδίως γύρω από την ωχρά κηλίδα), βαμβακόμορφες κηλίδες (οίδημα λόγω ισχαιμίας) και οίδημα στο οπτικό νεύρο. Η όραση μειώνεται στην οξεία αμφιβληστροειδοπάθεια ενώ στα αρχικά στάδια δεν υπάρχουν συμπτώματα. Οι περισότερες βλάβες υποχωρούν με σωστή ρύθμιση της αρτηριακής πίεσης.
- ΩΠΕΣ ΩΧΡΑΣ ΚΗΛΙΔΑΣ
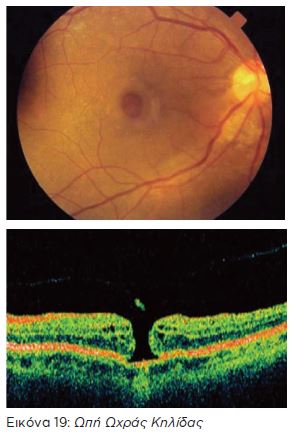 Οι οπές της ωχράς κηλίδας είναι μία σχετικά σπάνια αιτία μείωσης της όρασης. Από έλξη του υαλοειδούς δημιουργείται έλλειμμα (οπή) στο κέντρο του αμφιβληστροειδούς (στην ωχρά κηλίδα), που είναι η περιοχή από την οποία βλέπουμε κεντρικά. Όσο πιο μεγάλη είναι η οπή τόσο μεγαλύτερη είναι και η μείωση της όρασης και η παραμόρφωση της εικόνας. Η θεραπεία είναι χειρουργική, και η βασική μέθοδος είναι η υαλοειδεκτομή με ένθεση αερίου.
Οι οπές της ωχράς κηλίδας είναι μία σχετικά σπάνια αιτία μείωσης της όρασης. Από έλξη του υαλοειδούς δημιουργείται έλλειμμα (οπή) στο κέντρο του αμφιβληστροειδούς (στην ωχρά κηλίδα), που είναι η περιοχή από την οποία βλέπουμε κεντρικά. Όσο πιο μεγάλη είναι η οπή τόσο μεγαλύτερη είναι και η μείωση της όρασης και η παραμόρφωση της εικόνας. Η θεραπεία είναι χειρουργική, και η βασική μέθοδος είναι η υαλοειδεκτομή με ένθεση αερίου.
-
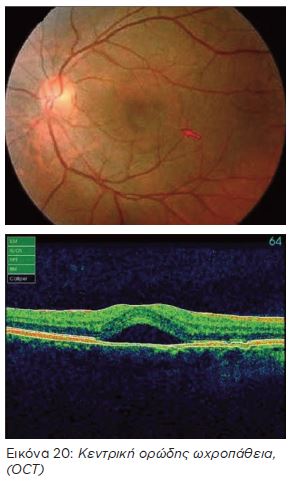 ΚΕΝΤΡΙΚΗ ΟΡΩΔΗΣ – ΧΟΡΙΟΑΜΦΙΒΛΗΣΤΡΟΕΙΔΟΠΑΘΕΙΑ
ΚΕΝΤΡΙΚΗ ΟΡΩΔΗΣ – ΧΟΡΙΟΑΜΦΙΒΛΗΣΤΡΟΕΙΔΟΠΑΘΕΙΑ
Η κεντρική ορώδης χοριοαμφιβληστροειδοπάθεια είναι συχνή αιτία παραμόρφωσης της όρασης σε ηλικίες κάτω των 50 ετών. Οφείλεται στην συσσώρευση υγρού κάτω από τον αμφιβληστροειδή με αποτέλεσμα αυτός να αποκολλάται από το μελάγχρου επιθήλιο που είναι το τελευταίο στρώμα του.Συνήθως είναι παροδική και η αποκατάσταση πλήρης στο πρώτο επεισόδιο. Έχει όμως τάση να υποτροπιάζει και σε επανειλημμένα επεισόδια μπορεί να οδη γήσει σε μόνιμη παραμόρφωση της κεντρικής όρασης.
Συνήθεις αιτίες που την προκαλούν είναι το stress ή φάρμακα (π.χ κορτιζόνη). Συνήθως αυτοϊάται. Σε επίμονες περιπτώσεις δοκιμάζονται θεραπείες με Laser (Argon Laser – φωτοδυναμική θεραπεία) ή ειδικά φάρμακα.
Διάγνωση μπορεί να γίνει με τη βυθοσκόπηση. Η οπτική τομογραφία συνοχής (OCT) είναι ένα πολύ χρήσιμο εργαλείο για τη διάγνωση της κεντρικής ορώδους ωχροπάθειας διότι μπορεί να εντοπίσει ακόμη και μικρές εστίες υγρού.
- ΕΠΙΑΜΦΙΒΛΗΣΤΡΟΕΙΔΙΚΗ ΜΕΜΒΡΑΝΗ ΩΧΡΑΣ
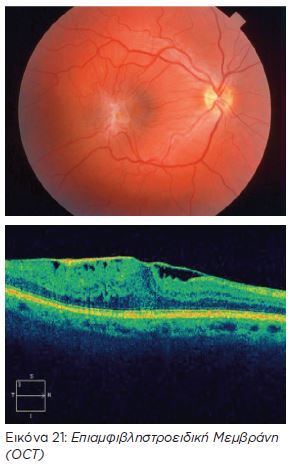 Είναι μια διαφανής ινώδης μεμβράνη, σαν σελοφάν, που εμφανίζεται στην επιφάνεια του αμφιβληστροειδούς. Είναι συνήθως ασυμπτωματική εκτός αν καλύψει την ωχρά κηλίδα. Η όραση τότε είναι θολή, τα αντικείμενα μοιάζουν παραμορφωμένα π.χ. οι ίσιες γραμμές καμπυλωτές. Η μεμβράνη αυτή εμφανίζεται σε ένα ποσοστό 5-10% του γενικού πληθυσμού κυρίως σε μεγαλύτερες ηλικίες (άνω των 60) και σε ένα ποσοστό μέχρι 30-40% υπάρχει και στα δυο μάτια.
Είναι μια διαφανής ινώδης μεμβράνη, σαν σελοφάν, που εμφανίζεται στην επιφάνεια του αμφιβληστροειδούς. Είναι συνήθως ασυμπτωματική εκτός αν καλύψει την ωχρά κηλίδα. Η όραση τότε είναι θολή, τα αντικείμενα μοιάζουν παραμορφωμένα π.χ. οι ίσιες γραμμές καμπυλωτές. Η μεμβράνη αυτή εμφανίζεται σε ένα ποσοστό 5-10% του γενικού πληθυσμού κυρίως σε μεγαλύτερες ηλικίες (άνω των 60) και σε ένα ποσοστό μέχρι 30-40% υπάρχει και στα δυο μάτια.
Στις περισσότερες περιπτώσεις η μεμβράνη αυτή είναι ιδιοπαθής δηλαδή δεν έχει προφανή αιτιολογία, ενώ σπανιότερα μπορεί να σχετίζεται με αγγειακές παθήσεις, φλεγμονές, τραύματα ή άλλες αιτίες όπως αποκόλληση του υαλώδους. Η αντιμετώπιση μιας ιδιοπαθούς μεμβράνης εξαρτάται από τα συμπτώματα και τη διάρκειά τους. Στις περισσότερες περιπτώσεις επιλέγεται χειρουργική αφαίρεση όταν η όραση μειωθεί σημαντικά και επηρεάζει την καθημερινότητα του ασθενούς.
